很多准妈妈在产检单上看到“胎儿心脏彩超”或“孕妇心脏彩超”时,都会冒出同一串疑问:到底该约在哪一周?是不是越早越安心?如果错过了“最佳窗口”还能补做吗?下面用问答+拆解的方式,把医生最常提醒、却未必有时间细说的要点一次讲透。
一、先分清:是给胎儿做,还是给孕妇本人做?
临床上常说的“心脏彩超”其实分两种场景:
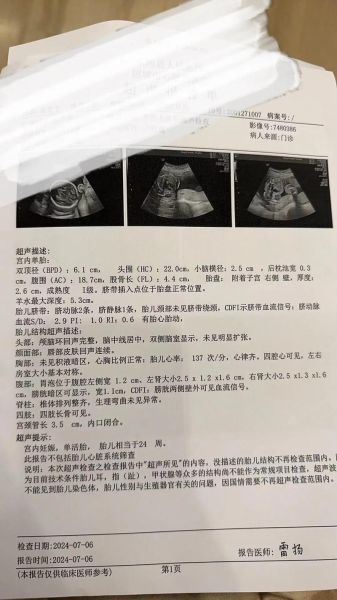
- 胎儿心脏彩超:排查先心病,最佳时段集中在孕20~24周。
- 孕妇心脏彩超:评估母体心功能,尤其是有心脏病史、高血压、双胎或辅助生殖的准妈妈,通常安排在孕28~32周。
本文重点聊后者——给孕妇本人做的心脏彩超。
二、为什么28~32周被称为“黄金观察窗”?
1. 血容量达到峰值,问题最容易暴露
孕中晚期,母体血容量可比孕前增加40%~50%。心脏负荷在28~32周左右攀至顶峰,潜在的心功能不全、瓣膜反流或肺动脉高压会“浮出水面”。此时做彩超,医生能捕捉到射血分数下降、心包积液、二尖瓣反流加重等早期信号。
2. 胎儿尚未完全“顶”到膈肌,图像清晰
超过34周,子宫底高度直逼剑突,心脏被“顶”得更高更深,超声探头角度受限;而28~32周子宫高度适中,胸骨旁、心尖、剑突下三个标准切面都能轻松获得,误差最小。
3. 距离分娩还有缓冲时间
一旦发现中重度心脏问题,需要多学科会诊、调整用药或提前择期分娩,28~32周的结果能给产科、麻醉科、心内科至少6~8周的干预窗口。
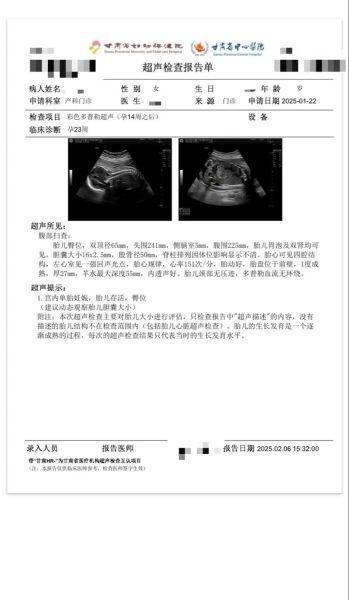
三、哪些准妈妈必须提前或加做?
并非所有人都按部就班等到28周。以下情况建议提前至孕20~24周,甚至早孕期就建立心脏基线:
- 既往确诊先天性心脏病、瓣膜病、心肌炎;
- 本次妊娠合并高血压、糖尿病、甲亢;
- 多胎妊娠或胎儿生长受限;
- 出现活动后气促、夜间阵发性呼吸困难、心悸晕厥等典型心功能不全症状。
若早孕期已发现严重结构异常,需要每4~6周复查一次,动态追踪。
四、错过32周还能补做吗?
可以,但价值递减。34周后:
- 心脏位置深,图像分辨率下降,轻度瓣膜反流可能被漏诊;
- 子宫张力高,孕妇仰卧位易出现下腔静脉压迫综合征,影响测值;
- 若需紧急剖宫产,留给术前优化的时间所剩无几。
因此,医生会建议在34周前完成一次高质量心脏彩超,36周以后只做急诊评估。
五、检查当天要注意什么?
- 无需空腹,但避免饱餐后立即平躺,防止胃内容物顶起膈肌。
- 穿上下分体宽松衣物,方便暴露左侧胸壁。
- 提前休息10分钟,避免爬楼梯或情绪激动导致心率偏快。
- 携带既往心电图、动态血压、心脏手术记录,供超声医生对照。
六、拿到报告后,重点看哪几行?
非医学背景的准妈妈常被满页英文缩写吓到,其实抓住四个核心指标即可:
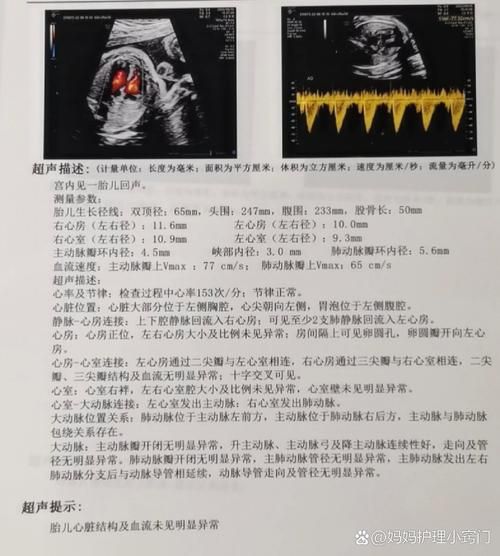
- LVEF(左室射血分数):正常≥50%,低于45%提示收缩功能受损;
- E/A比值:二尖瓣口舒张早期与晚期峰值流速比,正常≥1,若<1考虑舒张功能减退;
- SPAP(肺动脉收缩压):正常<30 mmHg,>40 mmHg需警惕肺动脉高压;
- 心包积液:微量可随访,中量以上需排查病因。
报告若出现“轻中度反流”“轻度扩大”字样,不必过度焦虑,多数属于妊娠期生理性改变,由心内科与产科联合评估即可。
七、常见疑问快问快答
Q:做心脏彩超前需要停服降压药吗?
A:不需要。相反,规律服药后的检查结果更能反映日常心功能状态。
Q:彩超提示“三尖瓣轻度反流”还能顺产吗?
A:单纯轻度反流、无肺动脉高压、EF正常者,绝大多数可阴道试产,分娩时加强心电监护即可。
Q:二胎妈妈头胎没问题,这胎还要查吗?
A:年龄≥35岁或两次妊娠间隔<18个月,心脏负荷显著增加,仍建议28~32周复查。
八、延伸:胎儿心脏彩超与孕妇心脏彩超能一次搞定吗?
理论上可以,但实际操作中探头频率、扫查角度、测量参数完全不同:
- 胎儿心脏用4~8 MHz高频探头,聚焦胎胸腔;
- 孕妇心脏用2~5 MHz低频探头,穿透成人胸壁。
因此,医院通常分开预约,避免互相干扰,也减少孕妇长时间仰卧的不适。
把28~32周这个节点记进备忘录,提前两周电话或APP预约,就能在血容量峰值、图像清晰、干预时间充裕的三重优势下,完成一次高质量的孕妇心脏彩超。把潜在风险提前“揪”出来,才是对自己和宝宝最稳妥的守护。







还木有评论哦,快来抢沙发吧~